Theo: Nassau, D. E., Best, J. C., Kresch, E., Gonzalez, D. C., Khodamoradi, K., & Ramasamy, R. (2022). Impact of the SARS‐CoV‐2 virus on male reproductive health. Bju International, 129(2), 143–150. https://doi.org/10.1111/BJU.15573
Ngày đăng: 31/08/2021
Vui lòng ghi rõ nguồn https://cnsh.vnua.edu.vn/ khi đăng lại nội dung này
COVID-19 là đại dịch do virus mới là coronavirus 2 (SARS-CoV-2) gây ra, được báo cáo lần đầu tiên tại Vũ Hán, Trung Quốc vào tháng 12 năm 2019. Mặc dù không có sự khác biệt về tỉ lệ nam nữ được chẩn đoán, nhưng các phân tích thống kê trên quy mô lớn, đa quốc gia đã chỉ ra rằng nam giới mắc bệnh nặng hơn và tỷ lệ cao hơn so với nữ giới [3, 4].
Bài tổng quan mô tả ngắn gọn các cơ chế cơ bản SARS-CoV-2 xâm nhập vào tế bào người và con đường dẫn đến tình trạng nhiễm bệnh nặng hơn ở nam giới, xem xét vai trò của nội tiết tố androgens trong việc lây nhiễm và liên hệ với biện pháp điều trị, thảo luận về tác động của virus đối với cơ quan sinh sản nam giới nhằm nổi bật một cách toàn diện các bằng chứng hiện tại về tác động của SARS-CoV-2 đối với sức khoẻ sinh sản nam giới.
Cơ chế xâm nhập của virus
SARS-CoV-2 là một virus RNA sợi đơn có kích thước khoảng 30kb, chủ yếu lây lan qua không khí khi người bệnh ho hoặc hắt hơi [11]. Protein S nằm trên bề mặt của SARS-CoV-2 có vai trò bám và dung hợp giữa virus với tế bào chủ, gồm 2 tiểu đơn vị: S1 trung gian cho quá trình gắn, S2 tham gia vào phản ứng dung hợp màng. Miền liên kết thụ thể trên S1 liên kết với thụ thể ACE2, một thủ thể được tìm thấy trên nhiều loại mô của người, đặc biệt là tế bào phổi, nhưng các cơ quan trên cơ thể nam giới như tinh hoàn, đặc biệt là tế bào Leydig và Sertoli cũng có [16, 17, 18, 19, 20].
Sau khi liên kết với ACE2, virus sử dụng enzyme proteasr serine xuyên màng loại II (TMPRSS2) để tạo vết cắt trên S2, kích hoạt quá trình dung hợp màng. TMPRSS2 được biểu hiện trên nhiều loại tế bào, bao gồm phổi, ruột, ruột kết, tuyến nước bọt, dạ dày và tuyến tiền liệt [5, 22]. Hơn nữa, TMPRSS2 biểu hiện ở tất cả các cụm tế bào bên trong tinh hoàn, chẳng hạn như tinh nguyên bào (spermatogonia) và tinh tử (spermatid) [23]. Dưới ảnh hưởng của enzyme ADAM17 (A disintegrin and metalloproteinase 17), ACE2 có thể tan ra và được cho là giúp chống lại tác nhân gây bệnh nguy hiểm (hình 1) [24]. Sự có mặt của các protein đích cho SARS-CoV-2 có thể giúp giải thích cho những tác động riêng biệt trên bệnh nhân COVID-19 nam.
Sự khác biệt giữa xâm nhiễm COVID-19 ở nam và nữ
Ngày càng có nhiều bằng chứng cho thấy sự biểu hiện của ACE2 và TMPRSS2 làm ảnh hưởng đến sự khác biệt về giới tính trong cơ chế xâm nhập của virus [5]. Ở phụ nữ, estrogen không chỉ điều hòa sự biểu hiện của ACE2 trong các tế bào biểu mô hô hấp đã biệt hóa, mà còn làm thúc đẩy phản ứng miễn dịch [28, 29]. Sự biểu hiện và hoạt động của TMPRSS2 trong tế bào biểu mô phế nang loại I và II cao hơn ở nam giới so với nữ giới giải thích một phần cho mức độ trầm trọng hơn của COVID-19 trên nam giới [5].
    |
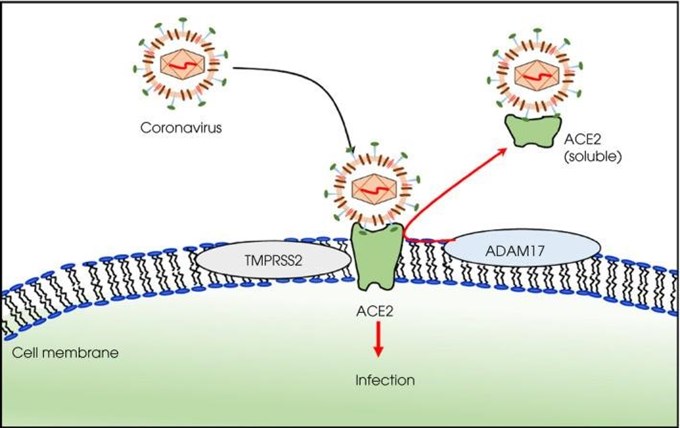 |
| Sự xâm nhập của SARS-CoV-2 vào tế bào. Protein S liên kết với ACE2, sau đó bị cắt bởi TMPRSS2, dẫn đến sự dung hợp màng tế bào và sự xâm nhập của virus. ADAM17 có khả năng làm ACE2 tan ra, có thể chống lại sự xâm nhiễm nguy hiểm. |
TMPRSS2 có trong nhiều bộ phận của cơ quan sinh dục nam như tinh hoàn và ống sinh dục, cũng như trong các tế bào biểu mô tuyến tiền liệt, cho thấy có sự tồn tại trong tinh dịch [22, 23, 30]. Mức độ nghiêm trọng của SARS-CoV-2 tăng lên bởi quá trình phân giải của TMPRSS2 do đó TMPRSS2 có thể liên quan tới tác động của SARS-CoV-2. Hơn nữa, các thụ thể androgen (AR) điều hòa sự biểu hiện của TMPRSS2, và AR biểu hiện ở nam giới nhiều hơn đáng kể so với nữ giới, điều này có thể khiến COVID-19 nghiêm trọng hơn ở nam giới [4].
Androgens và SARS-CoV-2
Tỷ lệ các biến chứng do COVID-19 nghiêm trọng ở nam giới tương đối cao dẫn đến các nghiên cứu về mối quan hệ giữa androgen và sự lây nhiễm. Testosterone là chất đồng điều hòa cho biểu hiện của ACE2 và TMPRSS2, có thể hỗ trợ quá trình xâm nhập của SARS‐CoV‐2. Cả béo phì và tuổi cao đều thường dẫn đến lượng testosterone thấp, cũng có liên quan đến sự phát triển của các biến chứng do COVID-19 [6, 33].
Ảnh hưởng của testosterone đối với mức độ nghiêm trọng của COVID-19 có thể được làm rõ bởi mối liên hệ giữa các ca bệnh và liệu pháp loại bỏ androgen (Androgen Deprivation Therapy – ADT). ADT làm giảm testosterone huyết thanh giống như thiến. Hai nghiên cứu đánh giá COVID-19 ở những bệnh nhân dùng ADT: một bên không tìm thấy mối liên hệ nào [35], trong khi bên kia cho thấy ADT có tác dụng bảo vệ một phần [36].
ADT cũng được nghiên cứu như một phương pháp điều trị COVID-19 để hạn chế mức độ nghiêm trọng của các triệu chứng [37]. Mặc dù nghiên cứu chỉ giới hạn ở quy mô mẫu nhỏ nhưng tỷ lệ nhập viện, nhiễm trùng và phải sử dụng oxy bổ sung ở nhóm ADT thấp hơn đáng kể so với nhóm không ADT. Đồng thời có xu hướng ít phải đặt nội khí quản và tăng tỷ lệ sống xót nói chung.
Trong một nghiên cứu tập trung vào độ tuổi cho thấy những bệnh nhân nhập viện vì COVID-19 có nồng độ testosterone thấp hơn những bệnh nhân mắc bệnh hô hấp không vì COVID-19. Gần 75% bệnh nhân COVID-19 có mức testosterone thấp hơn có tương quan với việc tăng thời gian nhập viện. Testosterone có thể điều tiết phản ứng miễn dịch, vì vậy các dấu ấn viêm cao hơn có thể giải thích một phần lý do tại sao bệnh nặng có liên quan đến mức testosterone thấp hơn [7].
Mối liên quan giữa nồng độ testosterone thấp trong những ca COVID-19 nặng dường như là do di chứng của lây nhiễm SARS-CoV-2, chứ không phải do nam giới bị suy sinh dục trước khi nhiễm bệnh.
Testosterone có thể điều tiết biểu hiện của ACE2 và TMPRSS2, nhưng hiện tại vẫn chưa có đủ bằng chứng lâm sàng dẫn tới mối liên hệ trực tiếp giữa nồng độ TMPRSS2 và tình trạng COVID-19. Mặc dù vai trò của nội tiết tố androgen được mô tả rõ ràng trong quá trình xâm nhập tế bào SARS‐CoV‐2, ảnh hưởng của nồng độ testosterone ban đầu đối với mức độ nghiêm trọng của bệnh và bất kỳ vai trò điều trị nào vẫn chưa thể chắc chắn.
Kể từ khi đại dịch bùng phát, đã có dữ liệu mâu thuẫn về việc liệu nồng độ testosterone thấp, cao hay thiến có tác dụng bảo vệ hoặc làm nặng COVID‐19, điều này đã dẫn đến các nghiên cứu về phương pháp điều trị sử dụng cả ADT và liệu pháp thay thế testosterone (testosterone replacement therapy -TRT). Thật không may, việc sử dụng cả TRT và ADT bị hạn chế bởi các tác dụng phụ, đặc biệt là ở những người bị COVID‐19 nặng. Vẫn cần nhiều dữ liệu và bằng chứng về ảnh hưởng lâu dài của SARS-CoV-2 để làm rõ mối quan hệ thực sự giữa nội tiết tố androgen và mức độ nghiêm trọng của COVID-19.
Người dịch: Nguyễn Đức Hoàng – K65CNSHE, Cao Thị Thu Thuý - K63CNSHE
Biên tập: TS. Nguyễn Thị Nhiên
Tài liệu tham khảo:
1. Weekly operational update on COVID‐19 ‐ 24 May 2021 [Internet]. [cited 2021 May 25]. Available from: https://www.who.int/publications/m/item/weekly‐operational‐update‐on‐covid‐19‐‐‐24‐may‐2021
2. Koutsakos M., Kedzierska K. A race to determine what drives COVID‐19 severity. Nature 2020; 583: 366–8 [PubMed] [Google Scholar]
3. Peckham H., de Gruijter N.M., Raine C. et al. Male sex identified by global COVID‐19 meta‐analysis as a risk factor for death and ITU admission. Nat Commun 2020; 11: 6317. [PMC free article] [PubMed] [Google Scholar]
4. Mukherjee S., Pahan K. Is COVID‐19 Gender‐sensitive? J. Neuroimmune Pharmacol 2021; 16: 38–47 [PMC free article] [PubMed] [Google Scholar]
5. Okwan‐Duodu D., Lim E. C., You S., Engman D.M. TMPRSS2 activity may mediate sex differences in COVID‐19 severity. Signal Transduct Target Ther. 2021; 6: 1–3 [PMC free article] [PubMed] [Google Scholar]
6. Ory J., Lima T.F.N., Towe M. et al. Understanding the complex relationship between androgens and SARS‐CoV2. Urology 2020; 144: 1–3 [PMC free article] [PubMed] [Google Scholar]
7. Auerbach J.M., Khera M. Testosterone’s Role in COVID‐19. J. Sex. Med. 2021; 18: 843–8 [PMC free article] [PubMed] [Google Scholar]
8. Kresch E., Achua J., Saltzman R. et al. COVID‐19 endothelial dysfunction can cause erectile dysfunction: histopathological, immunohistochemical, and ultrastructural study of the human penis. World J. Men's Health 2021; 39: 466. 10.5534/wjmh.210055 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
9. Best J.C., Kuchakulla M., Khodamoradi K. et al. Evaluation of SARS‐CoV‐2 in human semen and effect on total sperm number: a prospective observational study. The World Journal of Men's Health 2021; 39: 489 [PMC free article] [PubMed] [Google Scholar]
10. Gonzalez D.C., Khodamoradi K., Pai R. et al. A systematic review on the investigation of SARS‐CoV‐2 in Semen. Res. Re.p Urol. 2020; 12: 615–21 [PMC free article] [PubMed] [Google Scholar]
11. Boopathi S., Poma A.B., Kolandaivel P. Novel 2019 coronavirus structure, mechanism of action, antiviral drug promises and rule out against its treatment. J. Biomol. Struct. Dyn. 2021; 39: 3409–18 [PMC free article] [PubMed] [Google Scholar]
12. Sternberg A., Naujokat C. Structural features of coronavirus SARS‐CoV‐2 spike protein: Targets for vaccination. Life Sci. 2020; 257: 118056. [PMC free article] [PubMed] [Google Scholar]
13. Structure, Function, and Antigenicity of the SARS‐CoV‐2 Spike Glycoprotein ‐ ScienceDirect [Internet]. [cited 2021 May 25]. Available from: https://www.sciencedirect.com/science/article/pii/S0092867420302622
14. Alsaadi E.A., Jones I.M. Membrane binding proteins of coronaviruses. Future Virol. 2019; 14: 275–86 [PMC free article] [PubMed] [Google Scholar]
15. McBride R., Van Zyl M., Fielding B.C. The coronavirus nucleocapsid is a multifunctional protein. Viruses 2014; 6: 2991–3018 [PMC free article] [PubMed] [Google Scholar]
16. Liu Z., Xu W., Xia S. et al. RBD‐Fc‐based COVID‐19 vaccine candidate induces highly potent SARS‐CoV‐2 neutralizing antibody response. Signal Transduct Target Ther. 2020; 5: 1–10 [PMC free article] [PubMed] [Google Scholar]
17. Yang J., Wang W., Chen Z. et al. A vaccine targeting the RBD of the S protein of SARS‐CoV‐2 induces protective immunity. Nature 2020; 586: 572–7 [PubMed] [Google Scholar]
18. Dong Y., Dai T., Wei Y., Zhang L., Zheng M., Zhou F. A systematic review of SARS‐CoV‐2 vaccine candidates. Signal Transduct Target Ther. 2020; 5: 1–14 [PMC free article] [PubMed] [Google Scholar]
19. Navarra A., Albani E., Castellano S., Arruzzolo L., Levi‐Setti P.E. Coronavirus disease‐19 infection: implications on male fertility and reproduction. Front. Physiol. [Internet]. 2020; 11: 1250. [PMC free article] [PubMed] [Google Scholar]
20. Amini Mahabadi J., Negaresh F. The effect of COVID‐19 disease on sperm parameters and male fertility. Sarem J. Reprod. Med. 2020; 5: 58–66 [Google Scholar]
21. Hirano T., Murakami M. COVID‐19: A new virus, but a familiar receptor and cytokine release syndrome. Immunity 2020; 52: 731–3 [PMC free article] [PubMed] [Google Scholar]
22. Hesari F.S., Hosseinzadeh S.S., Sardroud MAAM. Review of COVID‐19 and male genital tract. Andrologia 2021; 53: e13914 [PMC free article] [PubMed] [Google Scholar]
23. Wang Z., Xu X. scRNA‐seq profiling of human testes reveals the presence of the ACE2 receptor, A Target for SARS‐CoV‐2 Infection in Spermatogonia. Leydig and Sertoli Cells Cells. 2020; 9: 920 [PMC free article] [PubMed] [Google Scholar]
24. Pradhan A., Olsson P.E. Sex differences in severity and mortality from COVID‐19: are males more vulnerable? Biol. Sex. Differ. 2020; 11: 53. [PMC free article] [PubMed] [Google Scholar]
25. Gebhard C., Regitz‐Zagrosek V., Neuhauser H.K., Morgan R., Klein S.L. Impact of sex and gender on COVID‐19 outcomes in Europe. Biol. Sex .Differ. 2020; 11: 29. [PMC free article] [PubMed] [Google Scholar]
26. Kragholm K., Andersen M.P., Gerds T.A. et al. Association between male sex and outcomes of coronavirus disease 2019 (COVID‐19)—A Danish Nationwide, Register‐based Study. Clin. Infect. Dis. [Internet]. 2020. 10.1093/cid/ciaa924 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
27. Hamer M., Kivimäki M., Gale C.R., Batty G.D. Lifestyle risk factors, inflammatory mechanisms, and COVID‐19 hospitalization: A community‐based cohort study of 387,109 adults in UK. Brain Behav. Immun. 2020; 87: 184–7 [PMC free article] [PubMed] [Google Scholar]
28. Conti P., Younes A. Coronavirus COV‐19/SARS‐CoV‐2 affects women less than men: clinical response to viral infection. J. Biol. Regul. Homeost Agents 2020; 34 [PubMed] [Google Scholar]
29. Suba Z. Prevention and therapy of COVID‐19 via exogenous estrogen treatment for both male and female patients: Prevention and therapy of COVID‐19. J. Pharm. Pharm. Sci. 2020; 23: 75–85 [PubMed] [Google Scholar]
30. Chen Y.W., Lee M.S., Lucht A. et al. TMPRSS2, a serine protease expressed in the prostate on the apical surface of luminal epithelial cells and released into Semen in prostasomes, is misregulated in prostate cancer cells. Am. J. Pathol. 2010; 176: 2986–96 [PMC free article] [PubMed] [Google Scholar]
31. Li Q., Guan X., Wu P. et al. Early transmission dynamics in Wuhan, China, of Novel Coronavirus–Infected Pneumonia. N. Engl. J. Med. 2020; 382: 1199–207. 10.1056/nejmoa2001316 [PMC free article] [PubMed] [CrossRef] [Google Scholar]
32. Jin J.M, Bai P., He W. et al. Gender Differences in Patients With COVID‐19: Focus on Severity and Mortality. Front Public Health 2020; 8: 152. [PMC free article] [PubMed] [Google Scholar]
33. Zhou Y., Chi J., Lv W., Wang Y.. Obesity and diabetes as high‐risk factors for severe coronavirus disease 2019 (Covid‐19). Diabetes Metab. Res. Rev. 2021; 37: e3377 [PMC free article] [PubMed] [Google Scholar]
34. Giagulli V.A., Guastamacchia E., Magrone T. et al. Worse progression of COVID‐19 in men: Is testosterone a key factor? Andrology 2021; 9: 53–64 [PMC free article] [PubMed] [Google Scholar]
35. Klein E.A., Li J., Milinovich A. et al. Androgen deprivation therapy in men with prostate cancer does not affect risk of infection with SARS‐CoV‐2. J. Urol. 2021; 205: 441–3 [PubMed] [Google Scholar]
36. Montopoli M., Zumerle S., Vettor R. et al. Androgen‐deprivation therapies for prostate cancer and risk of infection by SARS‐CoV‐2: a population‐based study (N = 4532). Ann. Oncol. Off J. Eur. Soc. Med. Oncol. 2020; 31: 1040–5 [PMC free article] [PubMed] [Google Scholar]
37. Patel V.G., Zhong X., Liaw B. et al. Does androgen deprivation therapy protect against severe complications from COVID‐19? Ann. Oncol. Off J. Eur. Soc. Med. Oncol. 2020; 31: 1419–20 [PMC free article] [PubMed] [Google Scholar]